Рак щитовидной железы — это злокачественное новообразование, возникающее в щитовидной железе, чаще всего из фолликулярных клеток или парафолликулярных (С-клеток). Основными симптомами на начальных стадиях часто становятся появление узлов и отечность в области шеи. В зависимости от гистологического строения опухоли, различают несколько типов рака, каждый из которых характеризуется своей степенью агрессивности и требует специфического подхода к лечению. [1]
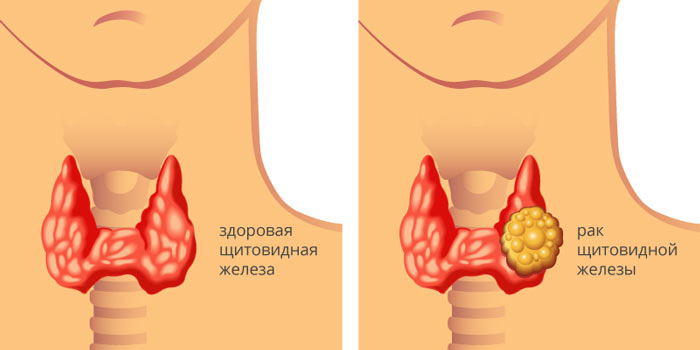
Рак узлов щитовидной железы может проявляться различными формами. Часто пациенты сами обнаруживают узлы на шее или же их выявляют во время планового осмотра с помощью ультразвукового исследования (УЗИ). Узлы могут быть как одиночными, так и множественными, а их размеры варьируются от совсем небольших до достаточно крупных. Также они различаются по активности: некоторые узлы активно продуцируют гормоны, а другие остаются «холодными».
Появление узла в щитовидной железе нередко вызывает у пациентов беспокойство — многие сразу предполагают наличие злокачественного образования. Однако статистика показывает, что рак щитовидной железы диагностируется лишь примерно в 5% случаев среди всех выявленных узлов. Остальные узлы часто связаны с доброкачественными заболеваниями, такими как тиреоидит Хашимото или подострый тиреоидит. Тем не менее, любые узловые изменения требуют обязательного медицинского наблюдения, чтобы исключить злокачественную природу образования.[2,3]
Регулярные осмотры у врача-эндокринолога и профилактические исследования, такие как УЗИ, помогают своевременно выявить рак щитовидки и начать лечение на ранних стадиях, когда прогноз наиболее благоприятен.
Интеллектуальная собственность https://www.euroonco.ru
Симптомы
Одним из первых признаков рака щитовидной железы является появление узлов в щитовидной железе. Однако, помимо узлов, существуют и другие симптомы, на которые стоит обращать внимание:
- Припухлость и болезненность в области шеи.
- Продолжительная охриплость голоса (более трех недель).
- Кашель и боли в горле.
- Затруднение при глотании пищи или воды.
- Увеличение лимфатических узлов на шее.
- Проблемы с кишечником и покраснение лица (характерно для медуллярного рака).
На ранних стадиях рака щитовидной железы клинические проявления могут отсутствовать, и часто заболевание обнаруживается случайно, при плановых осмотрах у эндокринолога или с помощью ультразвукового исследования. Развитие болезни нередко происходит на фоне таких заболеваний, как узловой зоб, аденома или аутоиммунный тиреоидит. Уже существующие узлы могут увеличиваться, становиться более плотными, а также появляться новые.

Рост метастазов в регионарных лимфоузлах может привести к их увеличению. В ряде случаев увеличение лимфатического узла становится первым симптомом заболевания. При этом, окончательный диагноз рака щитовидной железы ставится только после проведения биопсии.
На поздних стадиях опухоль может прорастать в пищевод и трахею, что приводит к сдавливанию возвратного гортанного нерва, вызывая такие симптомы, как охриплость голоса, затруднение дыхания и кашель с мокротой, содержащей кровь. В таких случаях прогноз заболевания значительно ухудшается.[1,4,5]
Рак щитовидной железы: факты и статистика
- Рак щитовидной железы считается редким заболеванием. Ежегодно регистрируется от 10 до 20 случаев на 100 000 человек. Однако эти показатели могут варьироваться в зависимости от региона. Доля этого типа рака среди всех онкологических заболеваний составляет около 0,5–3%.
- Женщины страдают раком щитовидной железы в 2–3 раза чаще, чем мужчины, хотя у последних прогноз обычно менее благоприятен.
- В отличие от многих других злокачественных опухолей, рак щитовидной железы чаще диагностируется в молодом возрасте. Например, это самая распространенная форма рака среди женщин в возрасте от 20 до 35 лет. Кроме того, примерно каждый пятидесятый пациент с данным заболеванием — это ребенок или подросток.
- Согласно данным американских экспертов, за последние годы частота выявления рака щитовидки увеличивается на 5% ежегодно. Это связывают с улучшением методов диагностики, которые позволяют обнаруживать болезнь на более ранних стадиях.
- Одним из положительных аспектов является то, что рак щитовидной железы в большинстве случаев хорошо поддается лечению. Средний показатель пятилетней выживаемости составляет 98%. Однако при позднем выявлении или отсутствии своевременной терапии прогноз значительно ухудшается.[1,2,6]
Виды рака щитовидной железы
Рак щитовидной железы подразделяется на несколько типов, каждый из которых имеет свои особенности в плане структуры и агрессивности. Основными видами являются:
- Папиллярный рак – наиболее часто встречаемая форма, которая диагностируется в 80% случаев. Эта опухоль обычно растет медленно и поражает лишь одну долю щитовидной железы. Несмотря на медленное развитие, папиллярный рак может распространяться на лимфатические узлы шеи. В целом, этот вид хорошо поддается лечению, и прогноз для пациентов благоприятный.
- Фолликулярный рак – встречается реже, в 10–15% случаев, и чаще диагностируется у пациентов с дефицитом йода. В отличие от папиллярного, фолликулярный рак реже поражает лимфатические узлы, но имеет тенденцию к распространению метастазов в другие органы, такие как легкие и кости. Этот тип также хорошо поддается лечению, особенно на ранних стадиях.
- Оксифильная карцинома – редкая форма фолликулярного рака, которая составляет около 3% от всех случаев. Диагностика и лечение этого типа опухоли затруднены из-за её агрессивности.
- Медуллярный рак – обнаруживается примерно в 4% случаев и развивается из клеток, которые производят гормон кальцитонин. Этот тип рака плохо диагностируется на ранних стадиях и обладает низкой чувствительностью к традиционным методам лечения, таким как радиойодтерапия.
- Анапластический (недифференцированный) рак – самый агрессивный и редкий тип, который составляет около 2% всех случаев. Этот вид рака быстро прогрессирует, прорастает в соседние органы и ткани, и его крайне трудно лечить. Как правило, анапластический рак выявляется на поздних стадиях, что существенно ухудшает прогноз.[4,7]
Каждый из этих типов рака щитовидной железы требует индивидуального подхода к диагностике и лечению. Чем раньше выявляется заболевание, тем выше шансы на успешное лечение и благоприятный исход.
Диагностика на ранних стадиях
Ранняя диагностика играет ключевую роль в успешном лечении рака щитовидной железы, как и любого другого онкологического заболевания. Если опухоль ограничена щитовидной железой, шансы на полное излечение после хирургического вмешательства значительно выше. Однако при появлении метастазов в другие органы или ткани, прогноз становится менее благоприятным.
Одним из основных методов диагностики является ультразвуковое исследование (УЗИ), которое позволяет обнаружить новообразования и оценить их характеристики. Однако, несмотря на эффективность УЗИ, врачи не рекомендуют проводить это исследование без показаний.
Особое внимание уделяется пациентам с наследственной предрасположенностью, например, носителям аномального протоонкогена RET, который значительно повышает риск развития медуллярного рака щитовидной железы. Если этот тип рака был диагностирован у родственников первой линии, рекомендуется обратиться к врачу-генетику для прохождения генетического анализа.
Для таких пациентов может быть предложена одна из профилактических тактик:
- Регулярное проведение УЗИ щитовидной железы для раннего выявления опухоли.
- Периодические анализы крови на кальцитонин, который позволяет выявить активность опухолевого процесса.
- В некоторых случаях врач может предложить профилактическое удаление щитовидной железы, чтобы предотвратить развитие рака.[8]
Методы диагностики
Когда врач обнаруживает узлы в щитовидной железе при осмотре, первое, что обычно назначают для уточнения диагноза, — это ультразвуковое исследование (УЗИ). С его помощью можно определить размеры узлов, их количество, а также изучить их внутреннюю структуру. УЗИ позволяет понять, является ли узел плотным образованием или кистой, что важно для последующей диагностики.
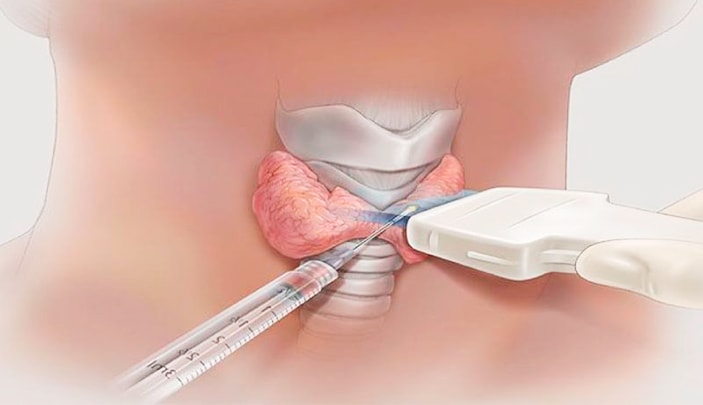
Для установления точного диагноза и выявления злокачественных клеток проводится биопсия щитовидной железы. Эта процедура обычно проводится, если узел превышает 1 см в диаметре. Наиболее распространенный метод — тонкоигольная биопсия, при которой образцы ткани берутся с помощью тонкой иглы под контролем УЗИ. Чтобы результат был достоверным, берут несколько образцов для анализа, которые затем отправляются на гистологическое, цитологическое и молекулярно-генетическое исследование.[9]
По статистике, только один из двадцати узлов, исследованных с помощью тонкоигольной биопсии, оказывается злокачественным. Однако бывают случаи, когда результаты биопсии остаются неясными и лаборатория классифицирует их как «подозрительные» или «неопределённые». В таких ситуациях врач может предложить несколько вариантов действий:
- Повторная тонкоигольная биопсия для более точного анализа.
- Проведение биопсии с использованием более инвазивных методов, например, с применением более толстой иглы или хирургическое удаление части щитовидной железы.
- Генетические исследования, которые помогут выявить аномальные гены, свидетельствующие о наличии злокачественных процессов.
Ещё одним методом диагностики является радиоизотопное исследование. Этот метод используется для обнаружения первичной опухоли и метастазов. Пациенту вводят радиоактивный йод-131, который накапливается в раковых клетках и позволяет визуализировать их на снимках. Однако при медуллярном раке щитовидной железы этот метод неэффективен, так как клетки не накапливают йод.
При необходимости более глубокого изучения первичной опухоли и поиска метастазов назначаются такие методы визуализации, как рентгенография грудной клетки, компьютерная томография (КТ), магнитно-резонансная томография (МРТ) и позитронно-эмиссионная томография (ПЭТ). Эти исследования помогают выявить метастазы в отдалённых органах и уточнить распространённость заболевания.
Поскольку щитовидная железа является эндокринным органом, важную роль в диагностике злокачественных опухолей играют также анализы крови на гормоны. Основные гормональные показатели, которые могут дать врачу важную информацию, включают:
- Тиреотропный гормон (ТТГ) — вырабатывается гипофизом и стимулирует работу щитовидной железы. Повышенный уровень ТТГ может свидетельствовать о недостаточной функции щитовидной железы.
- Тироксин (Т4) и трийодтиронин (Т3) — основные гормоны, вырабатываемые щитовидной железой. В большинстве случаев рака щитовидной железы их уровень остаётся в пределах нормы, однако их регулярное измерение позволяет контролировать работу железы и оценивать её состояние.
- Тиреоглобулин — белок, уровень которого используется для контроля эффективности лечения. После проведения тиреоидэктомии и радиойодтерапии тиреоглобулин должен оставаться на низком уровне. Если его концентрация повышается, это может указывать на рецидив заболевания.
- Кальцитонин — гормон, который вырабатывается С-клетками и играет роль в регуляции уровня кальция. Его измерение важно для диагностики медуллярного рака щитовидной железы, так как его уровень значительно увеличивается при данном виде опухоли.
При подозрении на медуллярный рак также может быть назначен анализ на онкомаркер — раковоэмбриональный антиген (РЭА), который помогает определить наличие злокачественного процесса и мониторить течение заболевания. [1,3,8]

Стадии рака щитовидной железы
Для стадирования рака щитовидной железы применяется международная классификация TNM, которая основывается на размерах опухоли, распространении раковых клеток в лимфатические узлы и наличии или отсутствии метастазов в отдаленных органах.
- T (Tumor) — описывает размер и распространение первичной опухоли:
- Tx. Невозможно оценить первичную опухоль.
- T0. Опухоль не выявлена.
- T1. Опухоль до 2 см в диаметре, не распространяется за пределы щитовидной железы. Подразделяется на:
- T1a — опухоль до 1 см.
- T1b — опухоль от 1 до 2 см.
- T2. Опухоль от 2 до 4 см, не выходит за пределы органа.
- T3. Опухоль более 4 см или распространяется за пределы щитовидной железы, но не затрагивает окружающие структуры.
- T4. Опухоль распространилась на близлежащие ткани. Также имеются подразделения:
- T4a — поражены близлежащие структуры, но опухоль всё ещё может быть удалена хирургически.
- T4b — опухоль распространилась настолько, что её хирургическое удаление невозможно.
- N (Nodes) — отражает наличие метастазов в регионарных лимфоузлах:
- Nx. Невозможно оценить состояние лимфоузлов.
- N0. Метастазы в лимфоузлах отсутствуют.
- N1. Имеются метастазы в регионарных лимфоузлах. Подразделяется на:
- N1a — поражены лимфатические узлы, находящиеся вблизи щитовидной железы.
- N1b — поражены лимфоузлы шеи или верхней части грудной клетки.
- M (Metastasis). Наличие отдаленных метастазов:
- M0 — отдалённые метастазы отсутствуют.
- M1 — имеются отдалённые метастазы.
На основе этой классификации можно определить стадию заболевания, что важно для планирования лечения и прогнозирования исхода. Чем выше стадия, тем сложнее его лечить.
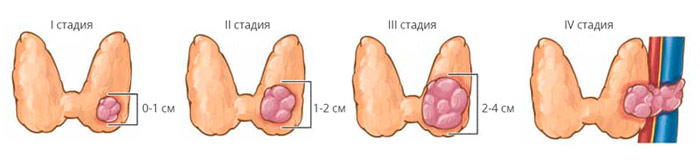
Стадии папиллярного и фолликулярного рака (для пациентов старше 45 лет).
- I стадия — T1N0M0 (опухоль до 2 см, метастазы отсутствуют).
- II стадия — T2N0M0 (опухоль от 2 до 4 см, метастазы отсутствуют).
- III стадия — T3N0M0 или T1-T3N1aM0 (опухоль более 4 см или метастазы в лимфоузлах рядом с щитовидной железой).
- IVA стадия — T1-T3N1bM0 или T4aN0-1M0 (метастазы в лимфоузлы шеи, опухоль затрагивает близлежащие структуры).
- IVB стадия — T4bN(любые)M0 (опухоль распространилась настолько, что её удаление невозможно).
- IVC стадия — T(любые)N(любые)M1 (имеются отдалённые метастазы).
Для пациентов моложе 45 лет классификация стадий упрощена: стадия I — если метастазов нет, стадия II — при наличии отдалённых метастазов. [1,5]
Стадии медуллярного рака.
- I стадия — T1N0M0.
- II стадия — T2-T3N0M0.
- III стадия — T1-T3N1aM0.
- IVA стадия — T1-T3N1bM0 или T4aN0-1M0.
- IVB стадия — T4bN(любые)M0.
- IVC стадия — T(любые)N(любые)M1.
Анапластический рак.
Анапластический рак относится к наиболее агрессивным формам и автоматически считается IV стадией. В зависимости от распространённости опухоли выделяют:
- IVA стадия — опухоль ограничена щитовидной железой (T4a).
- IVB стадия — опухоль распространилась на окружающие структуры (T4b).
- IVC стадия — имеются отдалённые метастазы (M1).

Факторы риска
Как и в случае с большинством онкологических заболеваний, установить точную причину развития рака щитовидной железы невозможно. Тем не менее, известно несколько факторов, которые могут повышать вероятность возникновения этого заболевания. Среди них:
- Пол и возраст. Женщины страдают раком щитовидной железы в 2-3 раза чаще, чем мужчины. У женщин риск заболевания возрастает после 40-50 лет, тогда как у мужчин чаще заболевание проявляется после 60-70 лет.
- Семейная предрасположенность. Наличие близких родственников (родители, братья, сестры), которые страдали раком щитовидной железы, увеличивает вероятность его развития.
- Наследственные генетические мутации. Генетические изменения, в том числе связанные с мутацией гена RET, значительно увеличивают риск развития медуллярного рака. Эти мутации могут передаваться по наследству, что делает важным прохождение генетического тестирования у людей с семейной историей этого типа рака.
- Дефицит йода. Недостаток йода в рационе может стать одним из факторов, повышающих риск возникновения фолликулярного рака щитовидной железы. Йод необходим для нормальной работы щитовидной железы, и его дефицит может приводить к её патологиям.
- Ионизирующее излучение. Воздействие радиации, особенно в детском возрасте, увеличивает риск развития рака щитовидной железы. Это может быть следствием проведения лучевой терапии области головы и шеи или же воздействия радиоактивных осадков после аварий на атомных электростанциях. Люди, подвергшиеся такому воздействию, находятся в группе риска.
- Патологии щитовидной железы. Некоторые заболевания щитовидной железы, такие как узловой зоб или аутоиммунный тиреоидит, могут повышать риск развития злокачественной опухоли в железе.
Хотя наличие этих факторов риска увеличивает вероятность развития рака щитовидки, у многих пациентов с таким диагнозом они отсутствуют. Поэтому важно регулярное наблюдение за состоянием щитовидной железы, особенно при наличии одного или нескольких факторов риска. [2]
Лечение
Лечение рака щитовидной железы включает несколько методов, таких как хирургическое вмешательство, радиоактивный йод, гормональная терапия, химиотерапия, лучевая и таргетная терапия. Выбор тактики лечения зависит от типа опухоли, стадии заболевания и состояния здоровья пациента.
Хирургическое лечение рака щитовидной железы
Основным методом лечения рака щитовидной железы является хирургическое вмешательство. Если биопсия выявила наличие опухолевых клеток, первым шагом является рассмотрение вариантов хирургического лечения. Исключением являются лишь некоторые случаи анапластического рака, который требует иных методов воздействия из-за его агрессивного характера.
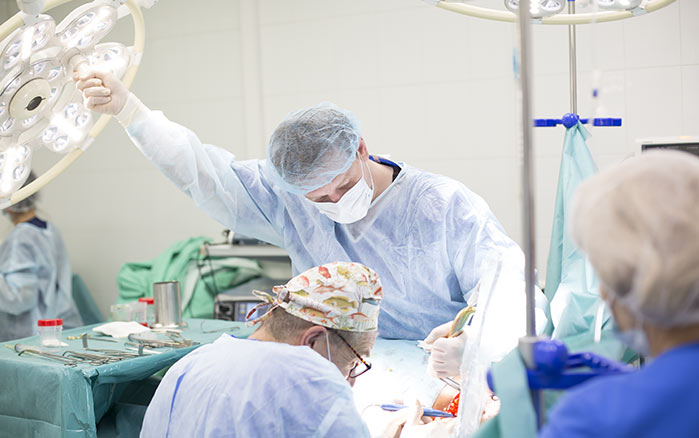
При дифференцированных формах рака (папиллярный или фолликулярный рак), если опухоль имеет небольшие размеры и не распространилась за пределы щитовидной железы, проводится лобэктомия (гемитиреоидэктомия). В ходе этой операции удаляют поражённую долю железы вместе с её перешейком. Такой подход позволяет сохранить оставшуюся часть щитовидной железы и её гормональную функцию. В ряде случаев лобэктомия используется также для уточнения диагноза, если после биопсии диагноз не был установлен окончательно.
Однако, в большинстве случаев требуется полное удаление щитовидной железы — тиреоидэктомия, либо удаление её большей части (субтотальная резекция). После такой операции пациенту необходимо пожизненно принимать синтетический аналог тиреоидных гормонов — левотироксин, чтобы восполнить недостаток гормонов, вырабатываемых щитовидной железой, и поддерживать нормальное функционирование организма.
Если существует подозрение на распространение раковых клеток в лимфатические узлы шеи, их также удаляют. Операции по удалению рака щитовидной железы проводят экстрафасциально, что предполагает тщательное удаление всей железы и исследование зон, где могут находиться регионарные метастазы. При наличии метастазов в лимфатических узлах на стороне поражения хирург иссекает клетчатку в пределах фасциальных футляров шеи. Особое внимание уделяется клетчатке в паратрахеальной зоне и в передне-верхнем средостении, так как это основные зоны возможного метастазирования.
После хирургического вмешательства, для уничтожения оставшихся раковых клеток и предотвращения рецидива, обычно назначают терапию радиоактивным йодом, которая помогает ликвидировать остаточные опухолевые клетки, сохранившиеся после операции. [1]
Радиойодтерапия
Почти весь йод, поступающий в организм человека, поглощается щитовидной железой. Это делает этот орган особенно чувствительным к радиоактивному йоду. Введение радиоактивного йода (изотоп I-131) позволяет уничтожить раковые клетки, при этом практически не затрагивая другие органы и ткани. Радиойодтерапия проводится с использованием того же изотопа йода, который применяют для диагностических целей, но в значительно более высокой дозировке.
Наиболее эффективно лечение радиоактивным йодом при папиллярном и фолликулярном раке, в то время как медуллярные и анапластические опухоли к этому методу лечения нечувствительны. Радиойодтерапия обычно назначается в следующих ситуациях:
- При наличии неоперабельных опухолей.
- После операции для профилактики рецидива, если были поражены лимфатические узлы.
- При обнаружении отдалённых метастазов.
Для того чтобы радиойодтерапия была наиболее эффективной, необходимо, чтобы в организме пациента был повышен уровень тиреотропного гормона (ТТГ), который стимулирует клетки щитовидной железы (и опухолевые клетки) к захвату йода. Существуют два способа повысить уровень ТТГ:
- Введение препарата ТТГ.
- Прекращение приёма левотироксина на несколько недель после удаления щитовидной железы. В это время уровень тиреоидных гормонов в крови снижается, и гипофиз начинает активно вырабатывать ТТГ, чтобы компенсировать недостаток гормонов. Это состояние может вызвать временные неприятные симптомы, такие как усталость, запоры, депрессия, ухудшение концентрации внимания и мышечные боли.
Перед началом радиойодтерапии пациенту также рекомендуется минимизировать количество йода в организме. Для этого врач может предложить специальные диетические рекомендации: на 1–2 недели необходимо исключить из рациона йодированную соль, сою, морепродукты, яйца и молочные продукты. [1,2]
Гормональная терапия
После удаления щитовидной железы у пациента резко снижается уровень тиреоидных гормонов, что может привести к серьёзным нарушениям в организме и проявлению таких симптомов, как усталость, депрессия, снижение метаболизма и ухудшение работы сердечно-сосудистой системы. Гипофиз начинает активнее вырабатывать тиреотропный гормон (ТТГ), чтобы стимулировать работу отсутствующей железы. Этот процесс также может стимулировать рост оставшихся раковых клеток.
Чтобы предотвратить эти негативные последствия, назначаются препараты тиреоидных гормонов. Они не только заменяют недостаток гормонов, но и помогают снизить уровень ТТГ, что важно для предотвращения рецидива рака. После тиреоидэктомии такие гормональные препараты, как левотироксин, необходимо принимать пожизненно. [1]

Лучевая терапия
В дополнение к радиойодтерапии, рак щитовидной железы может лечиться с помощью внешнего облучения — классической лучевой терапии. Этот метод особенно эффективен при медуллярных и анапластических формах рака, которые не реагируют на терапию радиоактивным йодом. Лучевая терапия проводится по графику, обычно 5 дней в неделю в течение нескольких недель. Внешнее облучение помогает уничтожить опухолевые клетки, которые невозможно удалить хирургическим путём или при помощи других методов. [1]
Химиотерапия
Химиотерапия редко используется при раке щитовидной железы, так как большинство опухолей не реагируют на стандартные химиопрепараты. Тем не менее, химиотерапия может быть назначена в двух случаях:
- При анапластическом раке в комбинации с лучевой терапией для усиления эффекта лечения.
- При запущенном раке, который не поддаётся другим методам терапии.
Таргетная терапия
Таргетные препараты применяются в основном при медуллярном раке щитовидной железы, особенно когда опухоли плохо реагируют на другие методы лечения, такие как радиойодтерапия. Основными препаратами для этого типа лечения являются вандетаниб и кабозантиниб. Они выпускаются в таблетках и принимаются ежедневно. Они помогают замедлить или остановить рост раковых клеток, однако не всегда способны значительно продлить жизнь пациентов.
При дифференцированных формах рака, которые не отвечают на стандартные методы лечения, применяют сорафениб и ленватиниб. Эти препараты блокируют рост кровеносных сосудов, питающих опухоль, а также подавляют белки, которые участвуют в размножении раковых клеток. [1,13]
Профилактика
Предотвратить рак щитовидной железы сложно, так как у многих пациентов нет явных факторов риска, которые могли бы однозначно способствовать его развитию. Однако есть несколько рекомендаций, которые могут помочь снизить вероятность возникновения заболевания.
Одним из ключевых факторов риска является воздействие радиации, особенно в детском возрасте. Именно поэтому важно с осторожностью подходить к любым методам лучевой диагностики и терапии у детей. Их следует применять только при строго обоснованных медицинских показаниях, чтобы минимизировать воздействие облучения на щитовидную железу.
Также важную роль в профилактике играет достаточное потребление йода. Недостаток этого микроэлемента может повысить риск развития фолликулярного рака щитовидной железы.
Если у кого-либо из близких родственников диагностирован медуллярный рак щитовидной железы, связанный с генетической мутацией (например, мутация гена RET), другим членам семьи рекомендуется обратиться к врачу-генетику и пройти соответствующие анализы. Это позволяет выявить наличие генетической предрасположенности и, при необходимости, предпринять профилактические меры.
Реабилитационная терапия
После удаления щитовидной железы, которая вырабатывает важные для организма гормоны, пациенту назначается заместительная гормональная терапия. Основным препаратом для этого является левотироксин, который обеспечивает организм необходимыми тиреоидными гормонами, компенсируя их недостаток.
Поскольку после лечения сохраняется риск рецидива, пациент должен регулярно проходить обследования, чтобы своевременно выявить возможное возвращение заболевания. Программа наблюдения будет зависеть от типа и стадии рака:
- При папиллярном и фолликулярном раке щитовидной железы с высоким риском рецидива через 6–12 месяцев после лечения назначается исследование с радиоактивным йодом. Если результаты оказываются отрицательными, дальнейшие специфические обследования могут не требоваться. Также будут регулярно проводиться анализы на уровень тиреотропного гормона (ТТГ) и тиреоглобулина. Повышение уровня тиреоглобулина может свидетельствовать о рецидиве. В таких случаях врач может назначить позитронно-эмиссионную томографию (ПЭТ).
- При папиллярном и фолликулярном раке с низким риском рецидива, пациентам назначают периодические осмотры у врача, УЗИ щитовидной железы и рентгенографию грудной клетки, чтобы следить за состоянием организма и вовремя выявить любые отклонения.
- При медуллярном раке проводятся регулярные анализы крови на уровень кальцитонина и раково-эмбрионального антигена (РЭА). Повышение этих показателей может свидетельствовать о рецидиве или метастазах. В таких случаях для дальнейшего обследования могут назначить УЗИ шеи, компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ).
Продолжительность жизни после операции
Прогноз при онкологических заболеваниях оценивается по показателю пятилетней выживаемости. Это доля пациентов, которые остаются живы в течение пяти лет после постановки диагноза злокачественной опухоли. Прогнозы пятилетней выживаемости после операции при раке щитовидной железы зависят от типа опухоли и стадии её развития:
| Тип рака | 1 стадия | 2 стадия | 3 стадия | 4 стадия |
| Папиллярный рак щитовидной железы | 100% | 100% | 93% | 51% |
| Фолликулярный рак щитовидной железы | 100% | 100% | 71% | 50% |
| Медуллярный рак щитовидной железы | 100% | 98% | 81% | 28% |
Дифференцированные формы рака (папиллярный и фолликулярный) обычно хорошо поддаются лечению, особенно если они выявлены на ранних стадиях. Однако медуллярный и особенно анапластический рак, как правило, диагностируются на более поздних стадиях, характеризуются агрессивным течением и менее благоприятным прогнозом.
Также важным фактором является возраст и общее состояние здоровья пациента. Молодые люди с хорошим общим состоянием организма имеют более высокие шансы на благоприятный исход лечения. В то время как сопутствующие заболевания могут усложнить лечение и ухудшить прогноз.
Несмотря на то, что лечение рака щитовидной железы в целом эффективно, оно может сопровождаться определёнными осложнениями и побочными эффектами. Некоторые из них носят временный характер, например, связанные с восстановлением после операции, тогда как другие могут сохраняться на протяжении всей жизни. [10,11]
Последствия после операции
Одним из основных осложнений после операции при раке щитовидной железы, особенно если была удалена вся железа или её значительная часть, является гипотиреоз. Это состояние связано с недостатком тиреоидных гормонов, которые выполняют важные функции в организме. Симптомы гипотиреоза могут быть достаточно серьёзными, но его можно эффективно контролировать с помощью гормональных препаратов. Пациентам, как правило, пожизненно назначают заместительную терапию препаратами тироксина.
Помимо гипотиреоза, возможны следующие осложнения:
- Охриплость или потеря голоса. Этот симптом может быть временным или длительным. Он часто возникает из-за раздражения гортани, вызванного интубационной трубкой, используемой во время операции. В более серьёзных случаях причиной может быть случайное повреждение возвратного гортанного нерва, что приводит к стойкой охриплости.
- Повреждение паращитовидных желез. Паращитовидные железы располагаются на задней поверхности щитовидной железы и регулируют уровень кальция в организме. При их повреждении уровень кальция в крови может значительно снижаться, что проявляется мышечными спазмами, покалыванием и онемением в руках и ногах. Это состояние требует коррекции и наблюдения, а в некоторых случаях — длительного приёма препаратов кальция.
- Крупная гематома. При значимом кровотечении после операции может образоваться гематома в области шеи. [1]
- Инфицирование и нагноение. Как и при любых хирургических вмешательствах, существует риск инфицирования раны. Для профилактики таких осложнений пациентам назначают курс антибактериальных препаратов.
Эти осложнения не являются редкостью, но большинство из них удаётся контролировать с помощью медикаментозного лечения и регулярного медицинского наблюдения.
Жизнь после лечения рака щитовидной железы
После завершения лечения рака щитовидной железы специальных рекомендаций по предотвращению рецидива заболевания нет. Однако, врачи всегда рекомендуют сбалансированное питание, регулярные физические упражнения и отказ от вредных привычек, таких как курение и чрезмерное употребление алкоголя.
Важно уделять внимание своему здоровью, проходить регулярные медицинские обследования и сдавать анализы, которые входят в реабилитационную программу. Эти меры помогают контролировать состояние после лечения и своевременно обнаруживать любые изменения. При возникновении любых необычных симптомов, которые сохраняются в течение длительного времени, необходимо обратиться к врачу.
Часто узлы в щитовидной железе обнаруживаются при плановом осмотре у эндокринолога или во время ультразвукового исследования. Некоторые пациенты могут заметить их самостоятельно. Узлы могут варьироваться по размеру, быть как одиночными, так и множественными, а также подразделяться на «горячие» (с повышенной гормональной активностью) и «холодные» (без активности). Важно помнить, что не каждый узел является злокачественным.
По статистике, злокачественными являются лишь около 5% узлов в щитовидной железе. Большинство узлов связаны с другими патологиями. Тем не менее, любые изменения в щитовидной железе требуют внимания и регулярного медицинского наблюдения, чтобы исключить вероятность развития онкологических заболеваний. [2]
| Подробнее о лечении рака щитовидной железы в Евроонко: | |
| Консультация онколога-эндокринолога | 6 900 руб |
| Биопсия щитовидной железы | 31 250 руб |
| Приём химиотерапевта | 6 900 руб |
| Консультация радиолога | 11 500 руб |
Список литературы:
- Клинические рекомендации: Рак щитовидной железы. - Министерство здравоохранения РФ, 2018.
- Макарьин В.А. Рак щитовидной железы. Пособие для пациентов. — М., 2016. — 168 с.
- Н.В. Шидловская, В.А. Петрухин, Ф.Ф. Бурумкулова - Рак щитовидной железы и беременность. Особенности течения и перинатальные исходы / Российский вестник акушера-гинеколога 6, 2017.
- Т.В. Павлова, И.Д. Павлов. - Клинико-морфологические аспекты рака щитовидной железы / Фармация. - 2011, №4(99). Выпуск 13.
- Клинические рекомендации: Медуллярный рак щитовидной железы. - Министерство здравоохранения РФ, 2020.
- Г.А. Червякова, Д.З. Каменский, Е.Н. Томилова / Рак щитовидной железы. - Лечебное дело,4. - 2005г.
- А.В. Гостимский, А.Ф. Романчишен, М.В. Гавщук. – Недифференцированный рак щитовидной железы. – Вестник хирургии, 2016.
- Л.С. Шаталова, Ю.Г. Козлова, Д.М. Гафланова. – Диагностика раннего рака щитовидной железы. – Бюллетень медицинских интернет-конференций, 2020. Том 10, №2.
- В.А. Белобородов, О.С. Олифирова, С.П. Шевченко. – Морфологическая верификация рака щитовидной железы. – Сибирский онкологический журнал, 2007, №2(22).
- Ванушко В.Э., Кузнецов Н.С., Гарбузов П.И., Фадеев В.В. Рак щитовидной железы. Проблемы Эндокринологии. 2005;51(4):43-53.
- Я.Д. Хэй. Папиллярный рак щитовидной железы: клинические проявления, рецидивы и прогноз. Вестник хирургии. Том 165, №1, 2006.
- S. Filetti, C. Durante, D. Hartl. Thyroid cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. doi.org/10.1093/annonc/mdz400
- Maria E, Cabanillas, Mabel Ryder, Camilo Jimenez. Endocr Rev. 2019 Dec 1;40(6):1573-1604. doi: 10.1210/er.2019-00007. Targeted Therapy for Advanced Thyroid Cancer: Kinase Inhibitors and Beyond. DOI: 10.1210/er.2019-00007